患者さんへ
肝臓グループ
代謝機能障害関連脂肪性肝疾患(MASLD(マッスルド))
2023年にNAFLD(ナッフルド)からMASLD(マッスルド)へ名前が変わりました.
生活習慣の乱れによる脂肪肝は, 従来「非アルコール性脂肪性肝疾患(NAFLD)」と呼ばれていました. 2023年, 病態をより正確に表現し, 差別的表現を避けるため, 「代謝機能障害関連脂肪性肝疾患(MASLD)」へ名称が変更されました. 中等度に飲酒し, 代謝機能異常とアルコール関連肝障害の両方の特徴を有している人は「代謝機能障害アルコール関連肝疾患(MetALD)」と分類されます.
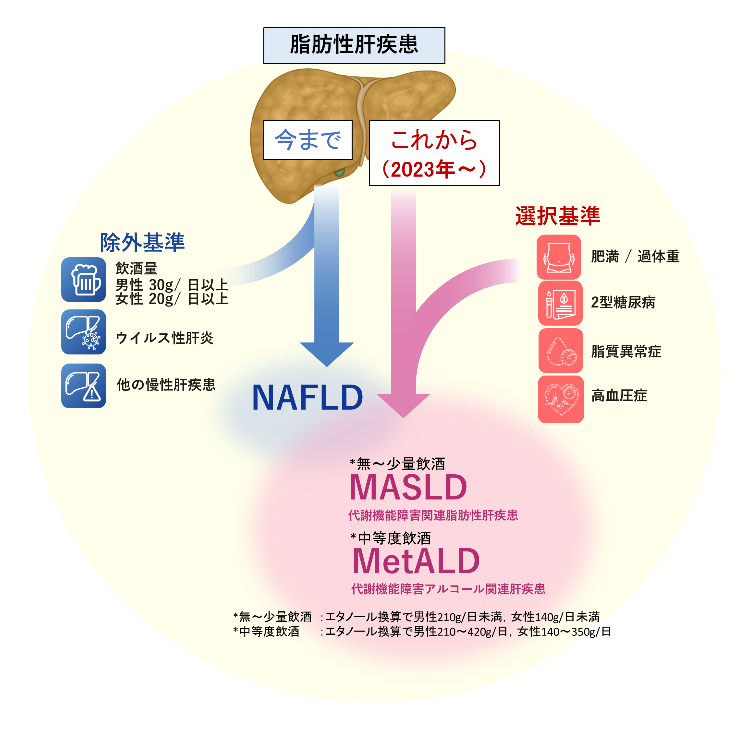
MASLD(マッスルド)、MetALD(メットエーエルディー)と診断されたら?
肝臓に脂肪が蓄積し, 過体重, 糖尿病, 高血圧, 脂質異常症などがある場合, 飲酒量に応じてMASLD(マッスルド)またはMetALD(メットエーエルディー)と診断されます. いずれの場合も, 血液検査(=肝線維化マーカー)や画像検査(エラストグラフィ),組織検査(肝生検)で肝臓の硬さを正確に評価することが重要です.
横浜市立大学は世界で初めて MASLD(当時のNAFLD)疾患で超音波エラストグラフィ(フィブロスキャンR)の有用性を確立した施設で,MRエラストグラフィも盛んに行われ,日本でも有数のMASLD診療・研究施設です.
MASLD(マッスルド)と診断されたら治療はどうするの?
MASLDの治療には生活習慣の改善が重要であり,過体重の場合にはカロリー制限などの食事療法や,有酸素運動やレジスタンス運動を組み合わせ,体重を5 ~10%減少することを目標にします.糖尿病や高血圧,高脂血症の適切な管理もMASLD治療には不可欠です.
薬物療法はまだ日本では保険適応になっている薬はありませんが,横浜市立大学では世界で開発されている新薬の開発(治験)を積極的に行っております.
日本では肝硬変やその前段階と診断された場合は, 食道静脈瘤や肝細胞がんの検査が必要です. MASLDは心血管疾患のリスクを高めるなど全身の病気とも関連しています.
また, 日本に限らず世界中で,肝細胞癌や肝硬変の原因としてMASLDの割合が増加しています.肝硬変やその前段階と診断された場合は,定期的な食道静脈瘤や肝細胞癌の検査が必要になります.その他,心筋梗塞や脳梗塞などのチェックも重要になります.
肝癌治療について
ラジオ波焼灼療法(RFA)/マイクロ波焼灼療法(MWA)
FAおよびMWAは、体表から特殊な針を肝腫瘍に刺し、腫瘍を焼灼することで根治を目指す低侵襲な治療法です。これらの治療法は身体への負担が少なく、鎮静剤と鎮痛剤を使用することで、ほぼ眠った状態で治療を受けていただけます。
当教室では、フリーハンド法や人工胸水法、人工腹水法など、さまざまな技術を駆使して、多岐にわたる病変の治療を行っています。特に、横隔膜直下、心臓直下、血管・消化管・胆嚢近傍など、一般的に治療が難しいとされる病変に対してもRFAを適用しており、良好な結果を得ています。
この治療法は肝細胞癌だけでなく、大腸癌などの、他の臓器から肝臓に転移した転移性肝癌に対しても有効です。腫瘍が大きい場合には、RFAより広範囲を焼灼できるMWAを用いることで、より効果的な治療が期待できます。
当院は県内でもトップクラスの症例数を誇っており、他院でRFAが難しいとされた患者さんにも治療を提供できる可能性があります。患者さん一人ひとりの状況に応じて最適な方法をご提案し、安全かつ効果的な治療を行ってまいります。


肝動脈化学塞栓療法(TACE)
TACEは、カテーテルを使用して肝臓の腫瘍に近い動脈から直接抗癌剤を投与し、その後、塞栓剤を注入することで腫瘍を栄養する血管を詰める治療法です。この手法により、抗癌剤を腫瘍に直接作用させると同時に、腫瘍への栄養供給を遮断することで治療効果を高めます。
さらに、当院ではTACE時に3D画像の再構築が可能なCT装置を使用しています。この3D画像を活用することで、腫瘍の位置や血管の構造を正確に把握でき、診断および治療の精度が大幅に向上します。

全身薬物療法
肝細胞癌の全身薬物療法では、免疫チェックポイント阻害薬や分子標的治療薬が使用されます。これらの薬剤は、点滴または内服薬として投与されます。
近年では、肝細胞癌治療の第一選択薬は免疫チェックポイント阻害薬になります。この薬剤は従来の抗癌剤とは異なり、免疫細胞を活性化させることでがん免疫を強化し、腫瘍の縮小を目指します。また、分子標的治療薬もがん細胞の増殖にかかわる特定の分子を狙って作用するため、高い治療効果が期待できます。
治療にあたっては、患者さん一人ひとりの病状や体調を十分に考慮し、最適な薬剤を選択しています。
近年では患者さんの状態やがんのステージにより、上記の治療法を組み合わせることがあります。最新のエビデンスを活用し、最適な医療を提供いたします。
急性肝炎・肝不全
急性の経過で肝障害や凝固障害、黄疸をきたすことがあります。原因として、ウィルス性(A~E型肝炎、Epstein-Barr virus、サイトメガロウィルス、ヘルペスウィルスなど)やアルコール性、自己免疫性、薬剤性など様々な原因が挙げられます。
各肝炎に関しては、慢性肝炎のところに記載しているため、参照してください。
(可能ならリンクを飛ばせるようにしてください。)
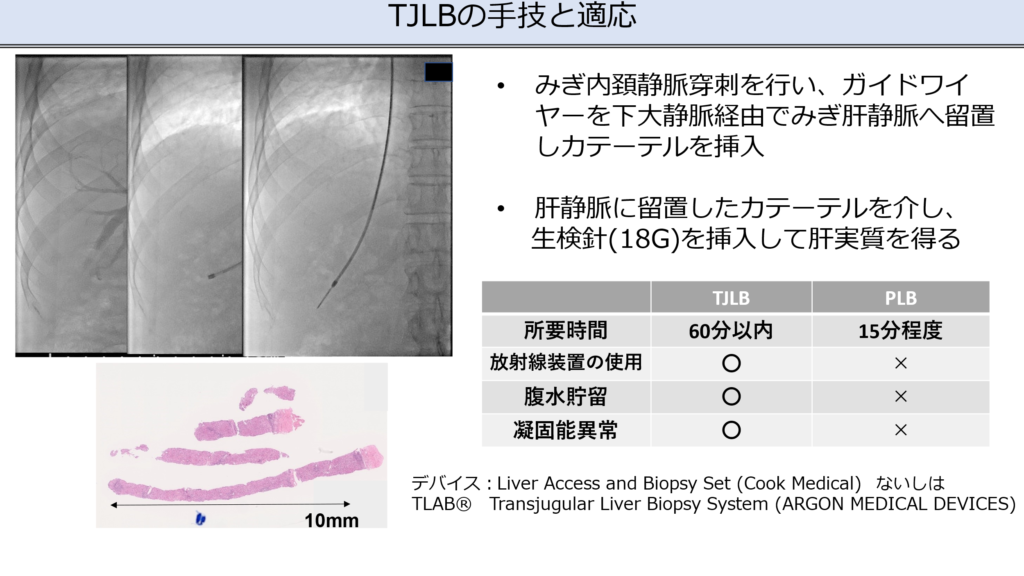
原因検索として血液検査だけでなく、必要に応じて経皮的肝生検や頚静脈的肝生検を実施しています。
*経頚静脈的肝生検(Transjugular liver biopsy)
通常の肝生検は、みぎ肋間より穿刺しますが、腹水や凝固障害を有する症例では施行できません。そのため、みぎ内頚静脈より穿刺し、肝組織を採取する方法です。
治療は、基本的には安静・補充療法を行います。当院は、神奈川県で唯一の生体肝移植を実施している病院であり、必要に応じて消化器外科とも連携を行っています。
慢性肝炎・肝硬変・慢性肝不全
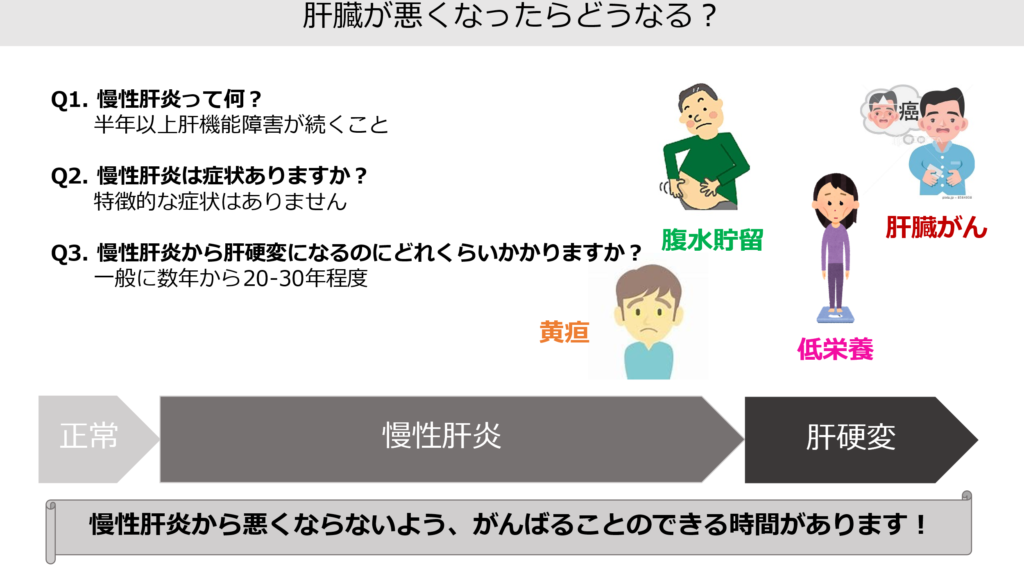
検診で肝機能障害を指摘されていませんか? 第59回日本肝臓学会総会で行われた奈良宣言2023では、慢性肝臓病を防ぐために、ALT>30でかかりつけ医を受診するよう提案されています。
慢性肝炎とは、半年以上肝機能障害が続くことを指します。進行を防ぐために頑張ることのできる時間があるため、かかりつけ医との相談が大事になります。
慢性肝炎の原因
原因として、ウィルス性(A~E型肝炎、Epstein-Barr virus、サイトメガロウィルス、ヘルペスウィルスなど)やアルコール性、自己免疫性、薬剤性など様々な原因が挙げられます。
ウィルス性肝炎
下記に示すようにA型~E型肝炎が知られています。このうち、慢性肝炎となり得るのは、B型肝炎とC型肝炎の2つです。


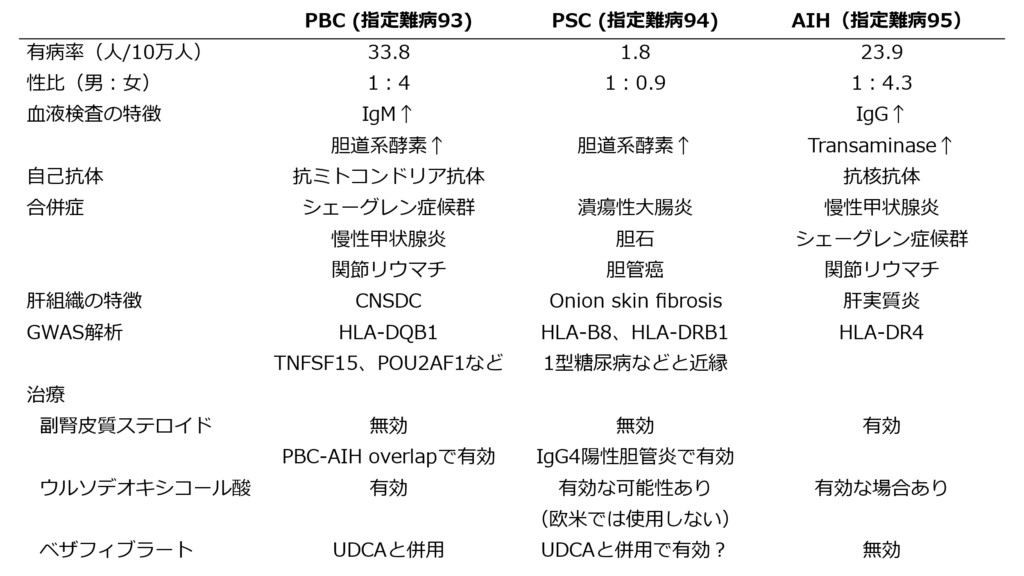
自己免疫性の肝炎
自己免疫性の肝炎には、原発性胆汁性胆管炎(PBC, Primary biliary cholangitis,指定難病93)、原発性硬化性胆管炎(PSC, primary sclerosing cholangitis、指定難病94)、自己免疫性肝炎(AIH, Autuimmune Hepatitis, 指定難病95)が知られています。
この3つの病気は重複することもあります。いずれも指定難病とされており中等症以上の方は助成金を得ることができます。
下記に、それぞれの特徴を記載しました。
上記以外にも、MASLD(リンク飛ばせるようにしてください)やアルコール性肝炎、MetALD、ヘモクロマトーシス、Wilson病、バッドキアリ症候群などさまざまな病気があります。
肝硬変症
ながらく慢性肝炎を患うと、やがて肝硬変に至ります。肝硬変に至ると、低栄養(サルコペニア)や肝性脳症、黄疸、凝固能の低下、胸水貯留、食道・胃静脈瘤などの側副血行路の発達、肝腎症候群、肝肺症候群などさまざまな合併症を生じるようになります。肝硬変症の方で、肝性脳症や腹水貯留を認め、一定の概要を満たすChild-Pugh分類B以上の方およびChild-Pugh分類Cの方は、身体障害者手帳の交付対象となることもあります。また、65歳以下の方であれば、肝移植の適応となることもあり、かかりつけ医と相談してください。
